Информация об аборте
Первый триместр
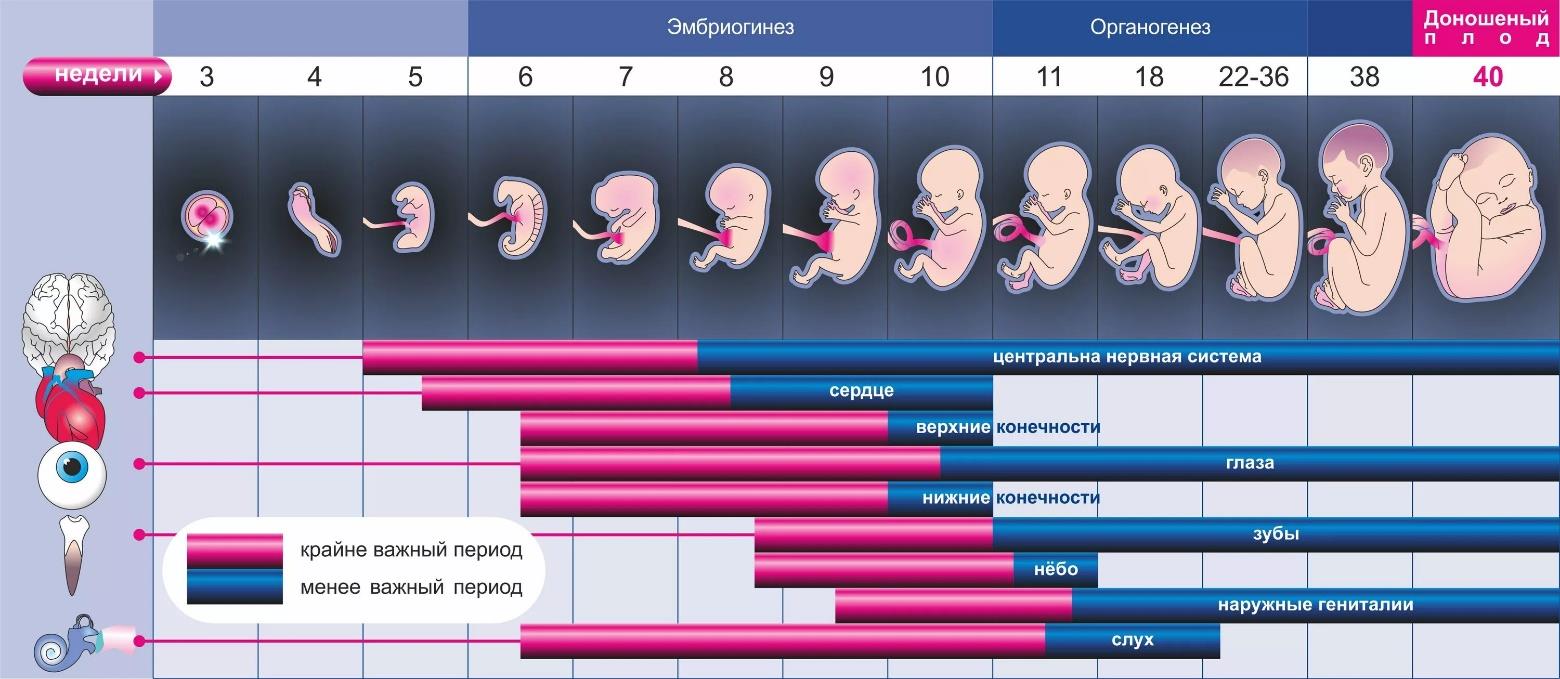
1-ая - 12-ая неделя. В это время закладываются основные органы будущего малыша, а сам он очень чувствителен к внешним факторам.
Начало развития эмбриона
На старте первой недели: сперматозоид соединяется с яйцеклеткой, в результате чего формируется зигота. После этого зигота направляется в матку через фаллопиевы трубы, где проходит стадии деления и роста. К концу недели зигота внедряется в слизистую оболочку матки.
Вторая неделя развития
На протяжении следующих семи дней эмбрион продолжает активно развиваться, достигая размеров сравнимых с маковым зерном и состоя из нескольких клеток. В этот период для поддержания жизнедеятельности зародыша необходимы питательные вещества и кислород, которые он получает благодаря желточному мешку.
На третьей неделе после зачатия начинают формироваться важнейшие органы будущего ребенка. Изначально будущий младенец представляет собой лишь скопление клеток размером с головку булавки. К четвертой неделе интенсивно происходит развитие пуповины и органов дыхания, а также закладывается основа будущего мозга. Сердцебиение зародыша еще медленное, но со временем его частота возрастает, достигая к девятой неделе около 180 ударов в минуту и стабилизируясь на уровне 120–160 ударов во втором триместре. Что касается самочувствия беременной, то оно может сильно различаться. Некоторые женщины вовсе не замечают изменений, в то время как другие сталкиваются с эмоциональными колебаниями и вздутием живота. Часто с четвертой недели начинают проявляться первые симптомы токсикоза, которые обычно уменьшаются к двенадцатой неделе беременности.
Пятая неделя беременности
На этом этапе начинается формирование важного органа — плаценты, которая становится своеобразным мостом между матерью и растущим младенцем. Плацента обеспечивает питательными веществами и кислородом, а также выполняет защитную функцию. В этот период запускается развитие рук, ног, а также зарождаются основы органов зрения и слуха.
Шестая неделя беременности
На ультразвуковом исследовании уже можно увидеть эмбрион. Несмотря на отсутствие внешних изменений, у беременной могут начаться изменения, такие как учащение позывов к мочеиспусканию и появление пигментации. Эти пятна возникают вследствие изменений в процессе производства меланина, который отвечает за оттенок кожи.
Развитие плода: 7 и 8 недели
К концу седьмой недели беременности заметно прогрессирует развитие внутренних органов будущего ребенка. Формируются основные системы тела, включая дыхательную и пищеварительную, а также начинается образование коры головного мозга. Беременные могут ощущать повышенную утомляемость и болезненность груди. На следующей, восьмой неделе, у эмбриона уже можно определить индивидуальную группу крови, его вес достигает приблизительно одного грамма. Продолжается развитие важных анатомических структур: формируются конечности, развиваются желудочные отсеки, начинается формирование языка и органов вкуса. При помощи ультразвукового исследования уже возможно увидеть голову плода.
На девятой неделе беременности происходит формирование внешних половых органов у будущего ребенка. Хотя эмбрион уже способен к движениям, мать пока не может их ощутить.
С десятой недели процесс развития достигает важной вехи: эмбрион преобразуется в плод. Это время, когда у малыша формируются все ключевые органы и системы, а также исчезает эмбриональный хвост.
Одиннадцатая неделя ознаменуется началом работы костного мозга в полную силу, что важно для иммунной системы плода. В этот период зарождается процесс синтеза иммуноглобулинов, что является первым шагом в формировании собственного иммунитета ребенка.
Второй триместр беременности: 13–28 недели
Когда наступает 12-я неделя, начинается интенсивное развитие костей и хрящей у плода. Его лицо обретает определенные контуры, а благодаря сердечной деятельности кровь активно циркулирует по телу ребенка. Малыш уже способен к движениям, а на пальцах рук и ног формируются первые ногтевые пластины. С наступлением второго триместра большинство дискомфортных ощущений, свойственных первым неделям, уходят. Тело матери приспосабливается к новым условиям, чтобы обеспечить все необходимое для развития ее растущего ребенка.
К концу первого триместра, на протяжении 13-й недели, происходит формирование важных органов у ребенка: глаза и уши уже определены, ногтевые пластины и зубные зачатки начинают развиваться. В это время у беременных женщин наблюдается повышение кровотока в почках, что ведет к сохранению воды и солей в организме, иногда вызывая отечность, которая обычно уходит после рождения ребенка. Пуповина, состоящая из трех сосудов, приобретает прочную структуру.
На следующей, 14-й неделе, малыш начинает испытывать икоту и тренироваться в дыхательных движениях. Внешние пропорции тела становятся более сбалансированными, идет активный рост. Реснички, брови и волосы на голове становятся заметными. Развивается слуховая система, позволяющая ребенку улавливать различные звуки, включая музыку и голоса.
15-я неделя
На данном этапе происходит укрепление скелета у будущего ребенка. У малышей мужского пола начинает производиться гормон тестостерон. Активизация кровообращения и усиленная работа сердечной мышцы могут привести к повышению кровяного давления, что, в свою очередь, вызывает головные боли и ощущение головокружения.
16-я неделя
На этой стадии уже возможно узнать пол ребенка благодаря ультразвуковому исследованию. Кожные покровы плода очень тонкие, имеют красноватый цвет и покрыты тонкими волосиками. Ребенок продолжает активно расти и на данный момент его размер составляет приблизительно 14 см в длину, вес достигает около 125 г.
На пороге 17-й недели женщина начинает ощущать первые толчки малыша, напоминающие нежное покалывание, словно бабочки порхают внутри. Малютка в это время уже достигает приблизительно 13 см в длину и весит около 140 г.
С наступлением 18-й недели, активность младенца усиливается — он вольготно переворачивается в расширившейся матке. Эти изменения могут сопровождаться некоторым дискомфортом у матери в виде натяжения мышц и связок в области живота, что иногда приводит к ощущению боли.
19-я неделя
На данном этапе рост ребенка продолжается, однако его кожные покровы еще сохраняют морщинистость, связанную с малым количеством подкожного жира. Начинает происходить формирование ногтей и ресниц у плода.
20-я неделя
Ребенок начинает проявлять больше активности, что заметно для матери по учащенным движениям. Малыш с этого периода способен на изменение мимики, а его половые органы уже полностью сформированы.
21-я неделя
В это время женщина отмечает увеличение своего веса, хотя живот все еще остается относительно маленьким. Происходит уменьшение или полное исчезновение симптомов токсикоза и усталости.
Неделя 22
На этом сроке ребенок в утробе начинает учиться координировать движения своих век, то есть может их открывать и закрывать.
Неделя 23
Активность младенца в материнской утробе повышается, хотя большую часть времени он все еще спит. Черты лица уже четко прорисованы.
Неделя 24
К концу этой недели легкие плода практически полностью сформированы. Размеры малыша достигают 30 сантиметров в длину, а его вес приближается к 600 граммам.
Неделя 25
Плод усиливает свою двигательную активность, ощущая больше свободы в утробе.
Неделя 26
В это время происходит ускорение в наборе веса ребенком, который опережает его рост. Вес малыша составляет примерно 760 граммов, при росте в 35 сантиметров.
Развитие плода на 27-й неделе
На данном этапе беременности малыш уже способен различать свои конечности и имеет возможность сосать палец. Происходит интенсивное формирование мозга и нервных путей.
Третий триместр беременности: с 28 по 40 неделю
Важные изменения на 30-й неделе
С этого периода начинается усиленное созревание легких, процесс которого продлится еще несколько недель. Также происходит укрепление скелета ребенка.
32–34 недели
В этот период большинство времени эмбрион спит. Обычно он занимает позицию головой вниз, подготавливаясь к родам.
35 неделя
К этому моменту малыш уже плотно умещается в утробе, занимая стабильное положение.
36 неделя
На этом этапе кожа младенца становится ровной и приобретает розовый оттенок. Также завершается развитие легких и системы пищеварения.
37 неделя
На тридцать седьмой неделе беременности младенец достигает полной зрелости. Мать может ощущать давление в нижней части живота из-за того, что ребенок опускается ниже в преддверии рождения.
Роды и сроки беременности
В период между 38 и 40 неделями беременности вероятность начала родов очень высока. Это время, когда они могут произойти внезапно. В интервале 41–42 недель беременность все еще считается в рамках нормы, хотя и приближается к своему максимальному сроку. Продолжительность беременности свыше этих недель классифицируется как переношенная, что требует дополнительного внимания медицинских специалистов.
Искусственное прерывание беременности или медицинский аборт – прерывание беременности и изгнание продуктов зачатия из полости матки до сроков жизнеспособности плода с использованием медикаментозных или хирургических методов.
Медикаментозный метод – прерывание беременности и изгнание продуктов зачатия из полости матки до сроков жизнеспособности плода с использованием медикаментозных методов. Данный метод является безопасным и эффективным методом прерывания беременности в амбулаторных условиях. Эффективность метода на сроке беременности до 10 недель составляет 94-98%.
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности.
При медикаментозном аборте
Медикаментозное прерывание беременности считается наиболее безопасным, однако и оно несет в себе риски.
- маточные кровотечения, требующие проведения инструментального опорожнения матки в стационаре (вакум-аспирации полости матки) и применения сокращающих матку средств;
- неполный аборт (остатки плодного яйца удаляются также с помощью вакуум-аспирации полости матки в стационаре);
- инфекционные осложнения (риск развития их составляет менее 1% случаев);
- прогрессирование беременности в ситуации, когда не произошло отторжение плодного яйца.
При вакуумном и хирургическом аборте
Ранние осложнения
Возникают непосредственно во время процедуры и в первые сутки послеоперационного периода
- Кровотечение во время процедуры – может случиться при нарушении свертывающей системы крови у пациентки, а также при отсутствии должного сокращения стенок матки в ходе процедуры. Плохо сокращаются стенки много раз рожавшей или перенесшей большое количество абортов матки (неполноценная мышечная ткань). Такое состояние требует применения больших доз сокращающих матку препаратов, в очень редких случаях при невозможности остановки кровотечения матку удаляют. При нарушениях свертывающей системы крови проводят возмещение факторов свертывания путем применения препаратов или переливания крови.
- Перфорация матки (случайный прокол) при проведении вакуумного аборта возникает редко, так как не используются острые инструменты. Тем не менее, хоть и редко, но такое может произойти при расширении шейки матки или исследовании длины полости матки перед процедурой с помощью маточного зонда.
- При проведении выскабливания с помощью острой кюретки риск перфорации стенки матки увеличивается. Острым инструментом можно пройти через стенку матки и ранить прилежащие петли кишечника, мочевой пузырь. В данном случае операция аборта заканчивается переходом на полостную операцию (для ушивания раны кишечника, к примеру, или остановки кровотечения из перфорированной стенки матки).
- Непосредственно при проведении процедуры может возникнуть аллергическая реакция на препараты для наркоза.
- При расширении шеечного канала может быть травмирована шейка матки.
Поздние осложнения
Могут наблюдаться в течение недели, нескольких месяцев после операции:
- После проведения аборта в норме кровянистые выделения продолжаются еще несколько дней. Иногда после аборта и расширения шейки матки шеечный канал закрывается слишком рано, кровь скапливается в полости матки и возникает так называемое осложнение гематометра. Такое осложнение можно заподозрить, если на следующий день после проведения аборта женщина жалуется на резкие боли внизу живота и отмечает прекращение кровянистых выделений из половых путей в первый же вечер. Гематометра также видна на УЗИ (полость матки забита сгустками крови, а шейка закрыта). В зависимости от объема скопившейся крови данная ситуация разрешается с помощью медикаментов или повторного расширения шеечного канала и вакуум-аспирации сгустков. Профилактировать данное осложнение можно приемом спазмолитиков в вечер после проведения аборта (например, 1-2-3 таблетки дротаверина или но-шпа).
- Длительное кровотечение, а также боли в нижней части живота могут свидетельствовать о том, что процедура была выполнена не полностью и в полости матки остались зародышевые элементы, что может инициировать серьёзные воспалительные процессы. В случае неполного аборта возникает необходимость дополнительного хирургического вмешательства (выскабливания остатков плодного яйца из полости матки).
- Плацентарный полип – на контрольном УЗИ через 2-4 месяца после аборта появляется полиповидный вырост слизистой полости матки. Клинически это может проявляться болезненеными и нерегулярными менструациями после прерывания беременности. Плацентарный полип вырастает из остатков ворсин тканей плодного яйца. Удалять плацентарный полип также приходится под наркозом, с расширением шейки матки, обычно с помощью кюретки и гистероскопа (инструмента с видеокамерой для осмотра матки изнутри).
- Постабортная депрессия.
Воспаление после аборта
Еще одним поздним осложнением аборта может быть присоединение воспалительного процесса. При аборте это обычно происходит, если у пациентки снижен иммунитет и присутствует хроническая инфекция в нижних половых путях. Даже после санации воспалительного типа мазка перед абортом в половых путях могут остаться агрессивные микроорганизмы, которые при введении инструментов в матку попадают в нее из влагалища. Микротравмы стенок и шейки матки способствуют развитию воспаления.
В случае острого воспаления у пациентки появятся:
- боли внизу живота,
- лихорадка,
- гнойные или ослизненные выделения из половых путей.
Это клиника эндометрита (воспаления слизистой матки). Из матки воспалительный процесс восходящим путем может распространиться на маточные трубы и в малый таз.
При воспалении и появлении гноя в маточных трубах развивается сальпингит.
При втягивании в процесс яичника возникает сальпингоофорит и формируются спайки между яичником, трубами и маткой.
Пациенток после лечения еще длительно могут беспокоить «бели» из половых путей.
При излитии гноя из маточных труб в полость малого таза развивается перитонит, воспаление и спаечный процесс распространяется на соседние органы (петли кишечника, мочевой пузырь). Потребуется длительная противовоспалительная и антибактериальная терапия, при наличии гноя в маточных трубах и малом тазу – оперативное лечение.
Отдаленные последствия
Могут наблюдаться через годы после операции:
- После аборта всегда есть риск возникновения гормонального сдвига, в связи с чем может нарушиться менструальный цикл и нормальное созревание фолликулов в яичниках. Это, в свою очередь, увеличивает риск появления эндокринного фактора бесплодия.
- Вышеописанные воспалительные процессы половых органов могут привести к развитию спаечного процесса и непроходимости маточных труб (в дальнейшем — трубный фактор бесплодия). Воспаление слизистой матки также является частой причиной нарушений менструального цикла.
- Перенесенные воспалительные процессы и наличие спаек в малом тазу могут быть причиной синдрома хронической тазовой боли у женщин, который очень трудно поддается коррекции.
- Травмированная при аборте шейка матки может недостаточно выполнять запирающую функцию при беременности. Из-за недостаточности шейки матки могут происходить потери беременности в различных сроках или создаваться показания для наложения хирургического шва на шейку для сохранения беременности.
Влияние на последующие беременности
Если аборт протекал с осложнениями, то это может «аукнуться» женщине неблагоприятным течением последующей желанной беременности.
- Во-первых, у пациенток с воспалительными заболеваниями женских половых органов и спаечным процессом в малом тазу после осложненного аборта может наступить внематочная беременность. Это происходит потому, что маточные трубы в результате воспаления становятся извитыми, отечными, с перегибами из-за прилежащих спаек, движение яйцеклетки по ним затруднено.
- При попадании оплодотворенной яйцеклетки в полость матки с хроническим воспалением слизистой после аборта, она может неполноценно прикрепиться к стенке матки. Это приводит к замершей беременности или развитию кровотечения и отторжению беременности. Если же беременность прижилась и развивается дальше, то плацента, прикрепившаяся к неполноценной стенке матки, может быть тощей, не обеспечивать питательной функции, на УЗИ может быть описано маловодие или многоводие, отставание ребенка в росте.
- Если у женщины аборт осложнился перфорацией стенки матки, то теперь у нее имеет место рубец на матке. При беременности и родах некоторые рубцы на матке бывают несостоятельными (при этом редко, но случается разрыв матки по несостоятельному рубцу в поздних сроках беременности и в родах).
- Если при аборте расширение шейки матки проводилось травматично, то при следующей желанной беременности может проявиться недостаточность шейки матки (истмико-цервикальная недостаточность). Это клинически проявляется признаками угрозы прерывания, преждевременным раскрытием шейки, может закончиться выкидышем. Иногда при беременности недостаточность шейки матки приходится корригировать наложением шва или постановкой разгрузочного пессария.
- Если пациентка с резус-отрицательной группой крови сделает аборт от резус-положительного партнера, то в ее организме при следующей беременности может возникнуть резус-несовместимость с будущим ребенком. Для профилактики этого осложнения резус-отрицательным женщинам при проведении аборта рекомендуется всегда вводить дозу антирезусного иммуноглобулина.
Восстановление и реабилитация после аборта
На продолжительность периода восстановления влияют возраст женщины, состояние ее здоровья, количество перенесенных ранее абортов и наличие детей. Легче аборт переносят здоровые молодые женщины, уже имеющие детей.
Медицинская реабилитация подразумевает предоставить отдых женской половой системе, перенесшей гормональный взрыв из-за искусственного прерывания беременности. Из-за перепада гормонов менструальный цикл может не восстановиться, а в яичниках и молочных железах часто возникают кисты. В течение полугода как минимум не должно наступать следующей (желанной или не желанной) беременности, не должно быть резких колебаний гормонального фона женщины. Женщина должна понимать, что следующий аборт усугубит гормональный дисбаланс в организме. Нужно обеспечить себя надежным средством контрацепции.
Если аборт осложнился воспалительным процессом, то период реабилитации и восстановления должен включать дополнительно мероприятия по восстановлению нормальной микрофлоры во влагалище, физиотерапевтические методы профилактики и рассасывания спаек внутренних половых органов. Женщине назначают электрофорез на низ живота с противовоспалительными препаратами, санаторно-курортное лечение, гирудотерапию, лазерное облучение и УФО крови, ферментные препараты для уменьшения выраженности спаечного процесса.
Еще одна важная составляющая восстановления – психологическая реабилитация. У женщин могут развиваться депрессии, чувство вины, нарушаться сексуальная функция. Поэтому во многих случаях рекомендуется помощь психологов.
Искусственное прерывание беременности (аборт) является частой причиной бесплодия в дальнейшем.
Вероятность бесплодия после аборта достаточно высока и процент бесплодия после аборта составляет в среднем 10-15%, даже в том случае, если, кажется, что аборт прошел без осложнений. Особенно часто наблюдается бесплодие после первого аборта (аборт при первой беременности), поскольку в дальнейшем могут отмечаться различные нарушения репродуктивных функций женщины (осложнения беременности, выкидыши, бесплодие).
Существуют различные методы выполнения абортов:
- Медикаментозный аборт – проводится в срок до шести недель беременности и осуществляется с применением медикаментозных препаратов, провоцирующих выкидыш плода. Предварительно, на УЗИ, должен быть исключен диагноз внематочной беременности, поскольку в таком случае, медикаментозный аборт строго противопоказан из-за возможности серьезных осложнения, (разрыв маточной трубы с кровотечением), что представляет опасность для жизни женщины. Медикаментозный аборт необходимо проводить в присутствии врача. Женщина, приняв препарат, должна находиться под наблюдением медперсонала в течение двух часов. Как правило, через несколько дней появляется кровотечение, свидетельствующее о прерывании беременности.
Для контроля результатов необходимо сделать повторно УЗИ. Противопоказаниями к медикаментозному аборту являются: воспалительные процессы половых путей, внематочная беременность, инфекционные заболевания, нарушения свертывания крови. К сожалению, медикаментозный аборт 100% гарантии прерывания беременности не дает. Этот вид аборта является наиболее щадящей процедурой, а бесплодие после медикаментозного аборта наступает значительно реже, однако, процент бесплодия после аборта остается все же высоким из-за развития нежелательных последствий:
- сильное кровотечение после аборта;
- непредвиденная реакция организма на принятый препарат;
- гормональный сбой нарушение менструального цикла, ановуляции);
- развитие воспалительных заболеваний матки, придатков, яичников из-за неполного отторжения тканей плода.
- Мини — аборт (вакуумный аборт) проводится в срок до шестой недели беременности с помощью вакуумного аспиратора под местной или полной анестезией под контролем УЗИ. После вакуумного аборта следует в течение двух – трех часов оставаться под наблюдением врача. После аборта в течение трех недель необходимо избегать сексуальных отношений, переохлаждений, физических нагрузок, горячей ванны.
- Хирургический аборт – выполняется в срок до двенадцатой недели беременности, после подготовки к аборту — сдачу анализов крови на сифилис, ВИЧ, гепатиты В, С, резус – фактор и группу крови. При наличии воспалительных процессов предварительно проводится их лечение. Хирургический аборт проводится хирургическими инструментами — удаляется плод и выскабливается полость матки. Этот вид аборта является наиболее сложным, травматичным и рискованным.
Основные причины бесплодия после аборта хирургическим методом:
- инфицирование раневой поверхности полости матки при проведении аборта с развитием воспалительных процессов, или же в послеоперационный период — в результате нарушений правил интимной гигиены;
- образование спаек и рубцов в тканях матки, что может быть причиной эндометриоза, непроходимости маточных труб;
- травматизация хирургическими инструментами шейки матки, что может привести к серьезным осложнениям при следующей беременности и родах;
- нарушение гормонального фона. Перестройка организма женщины при беременности происходит постепенно, а при аборте резко нарушается гормональный фон, что может привести в дальнейшем к отсутствию овуляции и эндокринному бесплодию;
- психологическая травма (депрессивное состояние).
Лечение бесплодия после аборта
Лечение бесплодия после аборта достаточно сложный и длительный процесс и, во многом, определяется видом осложнений. Прежде всего, проводится тщательная диагностика заболевания, для чего сдаются необходимые анализы, проверка гормонального фона, УЗИ, гистероскопия и другие методы инструментального обследования. Индивидуальное лечение назначается после определения гормонального фона, проходимости маточных труб, состояния матки и придатков.
Последствия аборта
Следует помнить, что точно определить какова вероятность бесплодия после аборта в каждом конкретном случае практически невозможно. Все строго индивидуально. Многие женщины без проблем рожают после многочисленных абортов, а у многих развивается бесплодие после первого аборта. Чтобы не рисковать и не думать, сможете ли вы забеременеть после аборта, используйте контрацептивы. Существует большой выбор средств и методов контрацепции и следует обязательно проконсультироваться с гинекологом при выборе средств контрацепции.
При искусственном прерывании беременности у 10-20 % женщин возникают гинекологические заболевания, часто обостряются хронические заболевания женских половых органов. Есть опасность инфицирования при аборте, когда при распространении инфекции могут развиться метроэндометрит, параметрит, метрит, тазовый перитонит.
Довольно часто после аборта наблюдаются остатки плодного яйца. При задержке частей плодного яйца рекомендовано повторное выскабливание матки.
Также частыми осложнениями являются – истмико-цервикальная недостаточность, нарушение менструального цикла.
Самым тяжелым осложнением является перфорация матки, но встречается очень редко.
Отдаленными последствиями искусственного аборта могут быть вторичное бесплодие, угрожающий выкидыш, самопроизвольные аборты, трубная беременность, привычное невынашивание.
Прерывание беременности может вызывать нарушения нервной системы. В первые месяцы после аборта повышается возбудимость. Кроме того, аборт являясь психической травмой, может вызвать развитие психастении, навязчивых состояний.
Все вышеперечисленные осложнения чаще встречаются у женщин с инфантилизмом и у девочек-подростков, чем у здоровых рожавших женщин. У них восстановление менструальной функции может затягиваться до года и более, т.к. у здоровых рожавших женщин она восстанавливается на 3-4 месяц. Также чаще у них встречается невынашивание беременности и трубное бесплодие.
Поэтому в случае наступления нежелательной беременности прерывание должно производиться в оптимальные сроки – в течение первых 8 недель беременности, обязательно в медицинском учреждении высококвалифицированным врачом при адекватном обезболивании и с обязательным назначением послеабортной реабилитации.
Реабилитация
Реабилитация после аборта предполагает назначение комбинированных контрацептивов, антибиотиков коротким курсом, антистрессовых витаминов.
Применение оральной контрацепции является профилактикой эндокринных нарушений, т.к. нормализует регуляцию гормонов, нарушенную стрессом, коим для организма является аборт. Помимо этого назначение контрацептивов уменьшает риск развития воспалительных заболеваний:
- Уменьшается количество теряемой менструальной крови, которая является прекрасной средой для возбудителей воспалительных заболеваний половых органов.
- Происходят изменения, препятствующие проникновению сперматозоидов, а с ними и возбудителей инфекционных заболеваний в полость матки.
- Происходит меньшее расширение цервикального канала, что уменьшает возможность проникновения инфекции в матку.
- Уменьшается интенсивность маточных сокращений, что приводит к уменьшению риска распространения воспалительного процесса из маточной полости в фаллопиевы трубы.
Применение оральных контрацептивов снижает риск развития острых бактериальных заболеваний органов малого таза у женщин на 50%; возникновение внематочной беременности на 90%.
При необходимости предохранения после аборта первую таблетку контрацептива рекомендуется применять не позднее первого дня после операции, ее контрацептивная защита в данном случае наступает сразу же. Если первая таблетка принята не позднее 5-го дня от момента операции, контрацептивная защита наступает не сразу и женщине необходимо 7 дней предохраняться от беременности дополнительными методами.
Оральные контрацептивы следует применять не менее трех менструальных циклов после аборта, и более.
С целью профилактики инфекционных осложнений назначаются антибиотики ширококого спектра действия коротким курсом (не более 7 дней).
Для адаптации организма рекомендуются антистрессовые витамины (компливит и др.) в течение 1-3 месяца.
Такая реабилитация предупреждает осложнения и последствия аборта и обеспечивает практически 100% контрацепцию.
Перед медицинским абортом проводится УЗИ матки и придатков (до 9 недель беременности) или УЗИ плода (после 10 недель беременности) с целью диагностики беременности, ее локализации, определения соответствия плодного яйца/эмбриона/плода сроку беременности, наличия сердцебиения эмбриона/плода с демонстрацией пациентке его изображения и сердцебиения (при наличии), наличия и состояния (при его наличии) рубца на матке, расположения хориона/плаценты (предлежания плаценты, прикрепления в области рубца при его наличии).
Перед прерыванием беременности врачи обязательно соблюдают «неделю тишины» (семидневный срок с момента обращения женщины с беременностью до 11 недель в клинику, в течение которого не проводится искусственное прерывание беременности. За это время женщина должна обдумать свое решение, а затем женщину направляют на консультацию с психологом.
Аборт является небезопасной процедурой и сопряжен с риском различных осложнений!
Медицинский аборт может выполняться медикаментозным или хирургическим методом. При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения: осложнения анестезиологического пособия, травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов, кровотечение, что может потребовать расширения объёма операции вплоть до чревосечения и удаления матки и др. К осложнениям в послеоперационном периоде относятся: скопление крови и остатки плодного яйца в полости матки, острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др. При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как остатки плодного яйца, прогрессирующая беременность, кровотечение, при развитии которых необходимо завершить аборт хирургическим путём.
Отдалёнными последствиями и осложнениями аборта являются: бесплодие, хронические воспалительные процессы матки и/или придатков матки, аденомиоз, нарушение функции яичников, внематочная беременность, невынашивание беременности, различные осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности, кровотечение в родах и (или) послеродовом периоде. Доказана связь аборта с развитием сердечно-сосудистых заболеваний, рака молочной железы нервно-психических расстройств.
Перед принятием окончательного решения о проведении аборта Вы должны обязательно быть проконсультированы психологом/психотерапевтом или другим специалистом, к которому Вас направит лечащий врач для доабортного консультирования.
Также Вам будет выполнено ультразвуковое исследование (УЗИ), в ходе которого Вы услышите сердцебиение плода. Вы не должны прибегать к аборту, если точно не уверены, что хотите прервать беременность, или у Вас нет медицинских показаний для этого.
Если аборт проводится до 12 недель без наличия медицинских или социальных показаний (по Вашему настоянию), то его можно выполнить не ранее соблюдения «недели тишины»: 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-6б недель или при сроке беременности 10-114 недель, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7 — 96 недель беременности.
При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем его изгнание из полости матки. После приема препаратов Вы останетесь под наблюдением в течение 1,5-4 часов.
Перед выполнением хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено обезболивание. Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов.
В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности. При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в правильности и окончательности этого решения.
Еще до выполнения медицинского аборта Вам будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива). Вы должны использовать контрацепцию с целью профилактики абортов до планирования деторождения.
Кабинет медицинской помощи беременным оказавшимся в трудной жизненной ситуации
Прием ведет психолог — Черникова Елизавета Евгеньевна
В кабинете работают психолог и юрист.
Бесплатная консультация юриста по телефону: 8 914 764 48 72